Behandlung des Multiplen Myeloms
Breites Behandlungsspektrum auf höchstem Niveau
Unser hochprofessionelles und auf Knochenkrebs spezialisierte Personal sowie die enge interdisziplinäre Zusammenarbeit mit anderen Bereichen des UKW garantiert die bestmögliche Therapie für unsere Patientinnen und Patienten, die aus der ganzen Welt zu uns kommen.
Interdisziplinäre Tumorkonferenz
In der wöchentlich stattfindenden Tumorkonferenz werden in einem interdisziplinären Team aus Fachärztinnen und -ärzten für Hämatoonkologie, Radiologie, Strahlentherapie, Nuklearmedizin sowie Pathologie individuelle Befunde und optimale Behandlungsstrategien diskutiert
Behandlungsschwerpunkte
Die Personalisierung der Immuntherapie ermöglicht es, die Behandlung auf die spezifischen genetischen und biologischen Eigenschaften jedes Patienten abzustimmen, während Kombinationstherapien mit anderen Behandlungsformen zusätzliche synergistische Effekte bieten können.
Durch Technologien wie bispezifische Antikörper und CAR-T-Zell-Therapien ist es möglich geworden, gezielt gegen Krebszellen vorzugehen, während gesunde Zellen geschont werden. Diese Therapien bieten nicht nur die Chance auf langanhaltende Remissionen, selbst bei fortgeschrittenen Krankheitsstadien, sondern adressieren auch die Herausforderung von Rückfällen. Sie können helfen, verbleibende Krebszellen zu eliminieren und so die Wahrscheinlichkeit für Rezidive zu verringern.
Am UKW bieten wir die Myelom-Therapie mit neuen Substanzen (Imiden, Proteasom-Inhibitoren, Antikörpertherapien) an. Darüber hinaus führen wir Chemotherapien durch, einschließlich Hochdosis-Chemotherapie, autologer und allogener Stammzelltransplantation, genauso wie alle verfügbaren neuen Immuntherapien (CAR-T-Zellen, Therapien mit bispezifischen Antikörpern). Außerdem können Patientinnen und Patienten im Rahmen von vielen klinischen Studien in unserer Studienambulanz mit neuen Medikamenten behandelt werden.
Myelom-Therapie
Chemotherapie
Eine Behandlungsmethode, bei der Medikamente verwendet werden, um Krebszellen abzutöten oder ihr Wachstum zu verlangsamen. Diese Medikamente können oral oder intravenös verabreicht werden. Die Chemotherapie kann als Ergänzung zum Beispiel zu einer Antikörpertherapie eine effektive Kombination sein, da sie vor allem auf sich schnell teilende Zellen wie Tumorzellen, einen Effekt hat.
Viele Patientinnen und Patienten haben große Bedenken vor einer Chemotherapie und den Nebenwirkungen, die man damit verbindet wie Übelkeit oder Haarausfall. Wenn Sie Bedenken haben, sprechen Sie uns daher bitte an, dass wir auch auf Ihre Ängste und Bedürfnisse eingehen können und Sie in dieser Phase mit allen zur Verfügung stehenden Mitteln gut unterstützen.
Hochdosis-Chemotherapie und autologe Stammzelltransplantation
Durch den Einsatz des Chemotherapeutikums Melphalan in hoher Dosierung kann bei vielen Patientinnen und Patienten eine tiefe und lange anhaltende Remission der Erkrankung erreicht werden. Allerdings ist nach einer Hochdosis-Chemotherapie die Funktionsfähigkeit des Knochenmarks vorübergehend beeinträchtigt. Daher wird die Behandlung kombiniert mit einer so genannten autologen Stammzelltransplantation. Dabei werden periphere Blutstammzellen, die der oder dem Betroffenen zuvor entnommen wurden, nach der Hochdosistherapie zurückgegeben. Die Stammzellen helfen dabei, das Knochenmark wiederaufzubauen und die negativen Auswirkungen der Hochdosis-Chemotherapie zu mildern. Durch die Kombination dieser Verfahren ist es gelungen, die Zeit bis zur Erholung der Blutbildung erheblich zu verkürzen. Die Infektionsgefahr ist dadurch deutlich geringer.
CAR-T-Zell-Therapie
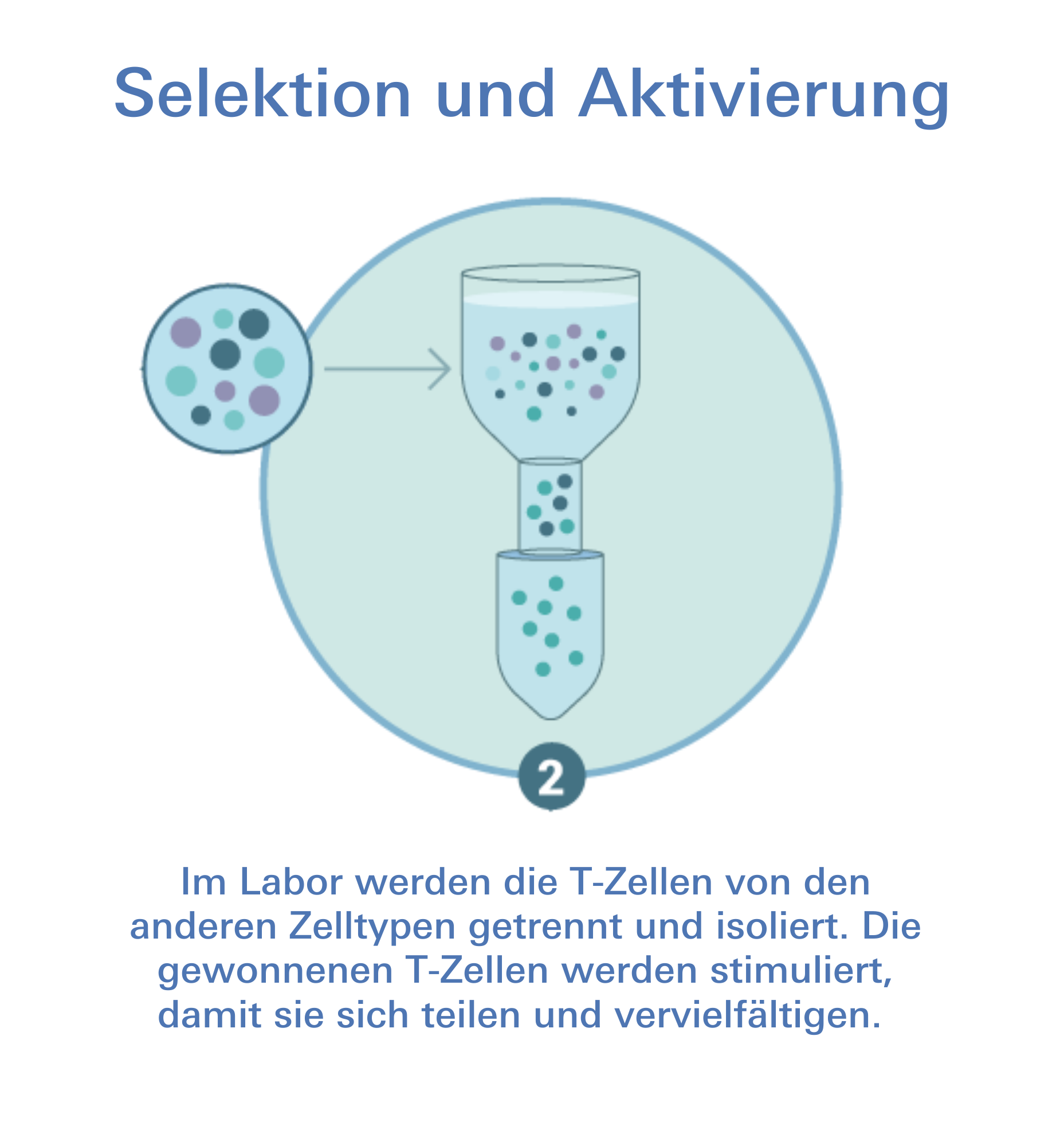
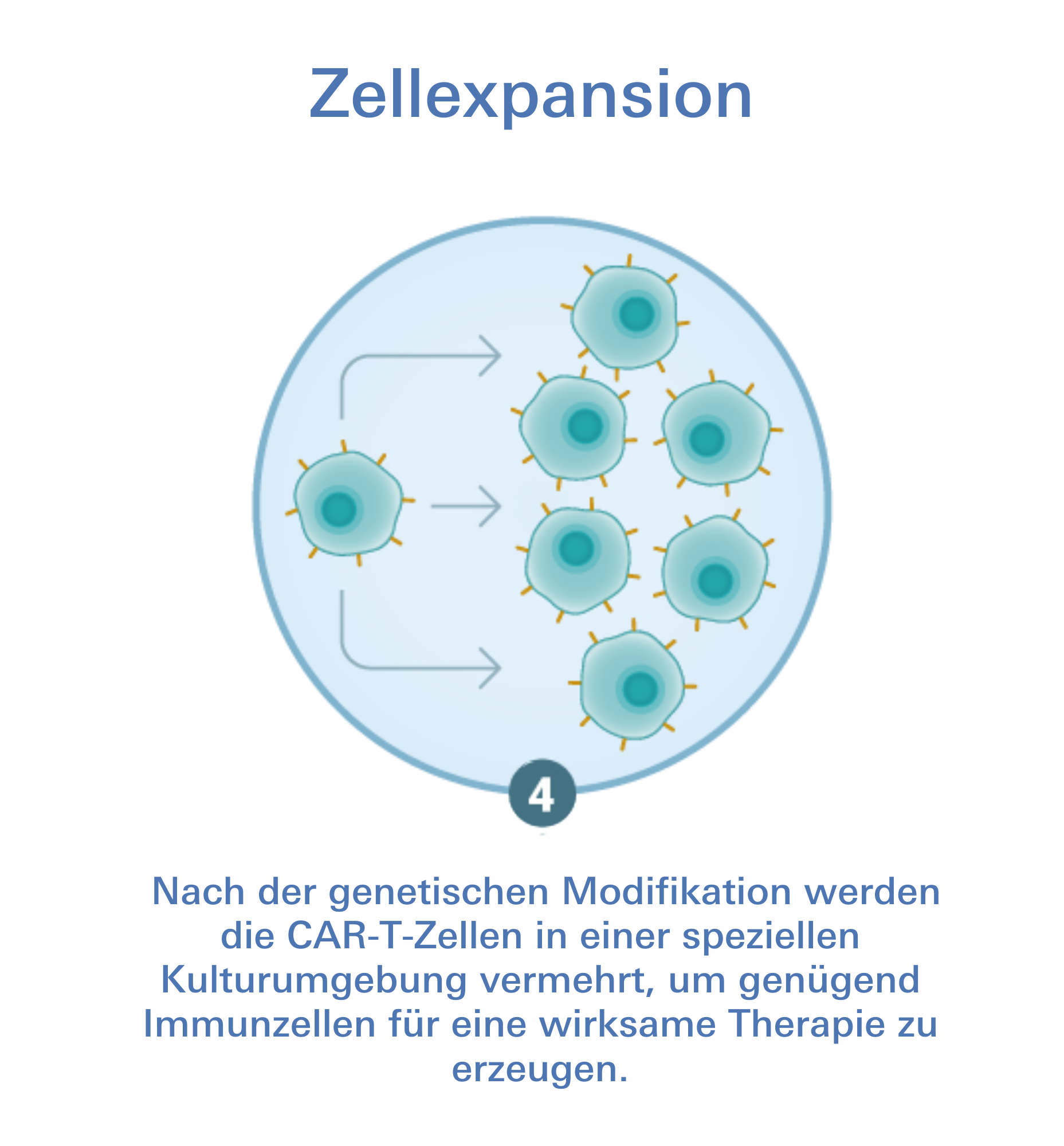
Eine der vielversprechendsten Behandlungsmethoden gegen das Multiple Myelom sind CAR-modifizierte Immunzellen. Bei der zellulären Immuntherapie wird den weißen Blutkörperchen unseres Immunsystems, den T-Zellen, auf die Sprünge geholfen. Dazu werden die T-Zellen gentechnologisch verändert und im Labor mit einem künstlichen auf die entsprechende Krebsart zugeschnittenen Rezeptor ausgestattet, dem Chimären Antigen Rezeptor, kurz CAR. Anschließend werden die „scharf gestellten“ T-Zellen als lebendes Medikament dem Patienten zurückgegeben. Mithilfe des spezifischen Oberflächenmarkers können die CAR-T-Zellen die Tumorzellen im Körper aufspüren und zerstören.
Ablauf einer CAR-T-Zell-Therapie



Antikörpertherapie
Bei einer Antikörpertherapie werden den Betroffenen spezifische Proteine verabreicht, die an Krebszellen binden, indem sie an ihr entsprechendes Antigen binden. Dadurch werden die körpereigenen zellulären und molekularen Verteidigungssysteme aktiviert, um die Myelomzellen zu zerstören. Bispezifische Antikörper können zeitgleich an zwei verschiedene Oberflächenmerkmale binden, mit dem einen Arm an das der Immunzelle, mit dem andern an das der Tumorzelle. Dadurch werden die Immunzellen sozusagen zur Tumorzelle geführt, die es zu vernichten gilt.
Behandlung mit neuen Medikamenten im Rahmen Klinischer Studien
Als führendes Myelomzentrum betreut Sie in unserer großen Studienambulanz ein Team aus speziell geschulten und erfahrenen Pflegekräften und Medizinisch Technischen Fachangestellten sowie Studienärztinnen und Studienärzten. Als leitendes Zentrum der DSMM (Deutschen Studiengruppe Multiples Myelom) werden in Kooperation mit der Universitätsklinik Heidelberg innovative Studienkonzepte entwickelt. Das Myelomprogramm stellt auch einen wichtigen Schwerpunkt des Behandlungs- und Forschungsbereichs des NCT WERA und CCC WERA dar.
Im interdisziplinären Kooperationsprojekt Gustabor versuchen wir, die Lebensqualität von Patientinnen und Patienten mit Störungen des Geschmacksempfindens zu verbessern.
Für eine Übersicht der derzeit am UKW durchgeführten Studien besuchen Sie gerne unsere Studiendatenbank oder nehmen Sie mit unserer hämatologischen Sprechstunde Kontakt auf. Unsere Spezialistinnen und Spezialisten können Sie beraten, ob eine Studienteilnahme derzeit für Sie in Frage kommt. Die Teilnahme an klinischen Studien kann Ihnen Zugang zu neuen Behandlungen ermöglichen und gleichzeitig einen wichtigen Beitrag zur Weiterentwicklung der Medizin leisten.
Kontakt, Öffnungszeiten, Sprechzeiten
Hämatologisches Sekretariat
Frau Rothe, Frau Barcsay-Hußl,
Frau Weiß-Abendschein, Frau Michel
Telefon: +49 931 201-40003
Fax: +49 931 201-640013
Myelom- und Privatambulanz
Frau Schäfer, Frau Baumeister, Frau Scheiner
Telefon: +49 931 201-40001 oder -40007
Fax: +49 931 201-640001
Anschrift
Medizinische Klinik und Poliklinik II des Universitätsklinikums | Myelomzentrum | Versbacher Straße 5 | 97078 Würzburg