Diabetische Netzhauterkrankungen
Veränderungen der Netzhaut
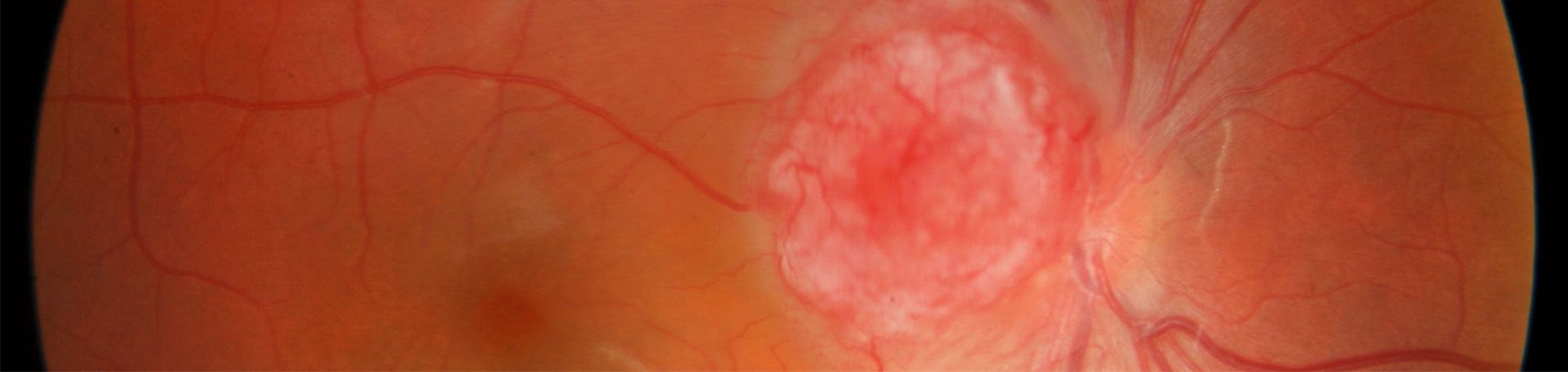
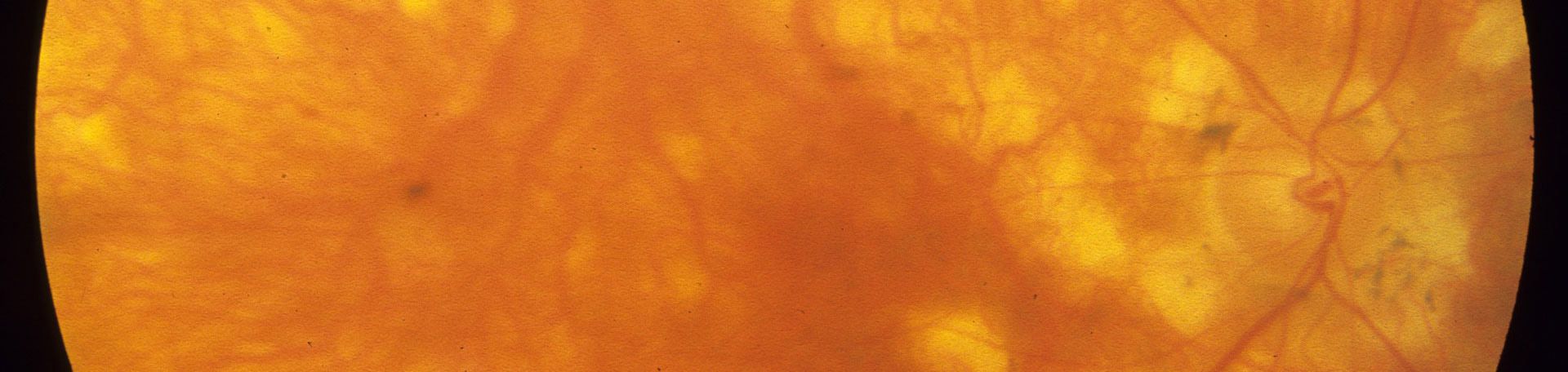
Die diabetische Retinopathie ist die häufigste Erblindungsursache in der erwerbsfähigen Bevölkerung Deutschlands. Von den mehr als sechs Millionen Diabetikerinnen und Diabetikern weisen etwa 30 Prozent Zeichen einer diabetischen Retinopathie auf. Durch die chronische Durchblutungsstörung der Netzhaut infolge des Diabetes mellitus sterben einerseits Sehzellen ab, andererseits tritt durch die Veränderungen an den Gefäßwänden Flüssigkeit in das benachbarte Gewebe aus. Es kommt zu Schwellungen und Blutungen im Augenhintergrund. Der Organismus versucht, die Mangeldurchblutung mit Gefäßneubildungen zu kompensieren. Diese sind jedoch qualitativ minderwertig, reißen leicht ein und führen zu Blutungen.
Verschiedene Stadien
Das Anfangsstadium wird als nicht-proliferative diabetische Retinopathie bezeichnet und bedeutet, dass sich noch keine Gefäße neu gebildet haben. Allerdings liegen bereits strukturelle Veränderungen vor, die durch eine Augenspiegelung gut festgestellt werden können.
Im fortgeschrittenen Stadium, der proliferativen Retinopathie, wachsen die neuen Mikrogefäße in die Netzhaut, die Iris und den Glaskörper ein. Neben den Blutungen, die insbesondere das Sichtfeld durch den Glaskörper trüben, droht auch eine Netzhautablösung.
Makulopathie
Die diabetische Makulopathie ist eine Erscheinungsform der diabetischen Retinopathie, bei welcher der Ort des schärfsten Sehen, die sogenannte Makula, beeinträchtigt ist. Die Symptome gleichen denen einer Makuladegeneration. Ein häufiger Befund ist das Makula-Ödem, eine Schwellung, die durch Flüssigkeitsaustritt aus schadhaften Gefäßen entsteht.
Symptome
Die diabetische Retinopathie beginnt schleichend mit einer langsamen Sehverschlechterung. Im fortgeschrittenen Stadium können sich zusätzlich manchmal Blutungen in der Netzhaut als dunkle Flecken im Gesichtsfeld bemerkbar machen. Die Einblutungen können ein solches Ausmaß annehmen, dass das Sehvermögen auf Lichtwahrnehmung oder Handbewegungen vermindert ist. Im Endstadium drohen eine vollständige Netzhautablösung und Erblindung.
Diagnose und Therapie
Während sich die Diagnose durch Spiegelung des Augenhintergrunds leicht stellen lässt, gestaltet sich die Therapie als komplizierter. Wichtigstes Ziel ist es, den Zuckerstoffwechsel zu optimieren. Gefäßneubildungen lassen sich durch eine intensive Laserbehandlung zur Rückbildung bringen. Zusätzlich können neue wachstumshemmende Wirkstoffe oder Kortison injiziert werden, welche die Gefäßneubildung hemmen und die Durchlässigkeit der Gefäßwand vermindern. Bei starken Blutungen, Verwachsungen oder einer Netzhautablösung wird eine Vitrektomie – die Entfernung des Glaskörpers – durchgeführt.
Kontakt, Öffnungszeiten, Sprechzeiten
Telefon
+49 931 201-20602
Ansprechpartner
Prof. Dr. med. Jost Hillenkamp
PD Dr. med. Winfried Göbel
Dr. med. Dorothee Schwabe
Anschrift
Augenklinik und Poliklinik des Universitätsklinikums | Kopfkliniken | Josef-Schneider-Straße 11 | Haus B2 | 97080 Würzburg | Deutschland